

左
右室
左室 右房
左房
下行大動脈
左
下行大動脈
主肺動脈
上行大動脈 上大静脈
A 四腔断面像B 三血管断面像
右室
左室 右房
左房
下行大動脈
左
下行大動脈
主肺動脈
上行大動脈 上大静脈
A 四腔断面像B 三血管断面像
5 胎児心疾患のスクリーニング
両親のどちらかが心疾患を有する場合,胎児が心疾患を持つ危険性は明らかに増加するため(「妊娠カウンセリング」-「遺伝カウンセリング」参照),先天性心疾患
のハイリスク群として胎児心臓超音波検査によるスクリーニングの適応と考えられている.ただし,我が国において母体の保護を目的とした中期中絶が認められる胎
児の週齢は妊娠22週未満である.これ以前では,胎児心疾患の診断の結果,妊娠を継続するか否かが重要な問題となることがあり,検査前に十分な説明と同意を得ることが極めて重要となる.
① 検査施行者
胎児心臓超音波検査に十分精通した検査者(産科医,小児科医,または技師)が,スクリーニングを施行するのが望ましい.現在我が国で施行されている一般産科超音波検査ではレベルが不均一であり,スクリーニング体制が確立されていないため,先天性心疾患の胎児診断率は欧米と比較して明らかに低い.したがって,両親,特に母親が先天性心疾患を有する場合は,先天性心疾患のハイリスク群として,十分精通した検査者による胎児心スクリーニングが望ましい.
② 観察の時期
一般的な超音波診断装置において,妊娠18週以降は胎児心スクリーニングが可能とされている.それ以前はスクリーニングが困難な場合がある126)-128).妊娠20週台前半は胎児心臓の観察が最も容易な時期である.一方,半月弁の狭窄性疾患や房室弁の逆流性疾患では,妊娠後期に心臓の形態異常が明らかになってくることがあるため,妊娠30週以降に再検することが望ましい.妊娠35週を過ぎると胎児心臓の詳細な観察は難しくなる.
③ 観察のポイント
四腔断面のみの観察では診断率が50%以下にとどまるため,ハイリスク群に対して胎児心スクリーニングを行う場合は,両親の心疾患の内容にかかわらず,心臓全
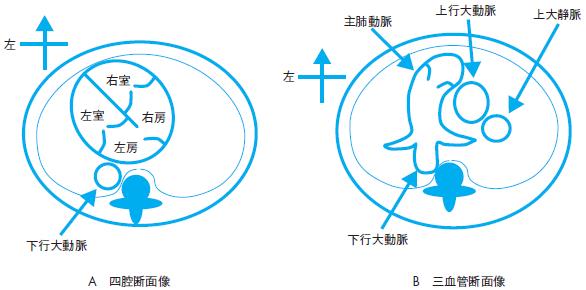
体の精査が必要である.実際の検査手順の詳細については,日本胎児心臓病研究会が作成した「胎児心エコー検査ガイドライン」129)などを参照されたい.ハイリスク群のスクリーニングでは,多くの心臓基本断面の観察が必要になるが,その一部の基本断面について以下に示す(図5).
(1)腹部断面:胃泡の位置,下行大動脈および下大静脈などの観察.
(2)四腔断面:心尖部の向き,心臓の大きさ(total cardiac dimension:TCD, cardio thoracic area ratio:CTAR),心内形態(心房・心室の左右のバランス,
中隔の形態,房室弁の形態,心室壁の厚さ),房室弁逆流,肺静脈の形態と流速などの観察.
(3)流出路─三血管断面:2本の大血管の血管分岐,血管関係,大きさなどの観察.
なお,胎児心疾患を有する場合は不整脈や心外異常を合併する率が高く,これらの合併疾患によっては,児の予後が大きく左右される可能性もあるため,心形態以外の観察も必要である130).
のハイリスク群として胎児心臓超音波検査によるスクリーニングの適応と考えられている.ただし,我が国において母体の保護を目的とした中期中絶が認められる胎
児の週齢は妊娠22週未満である.これ以前では,胎児心疾患の診断の結果,妊娠を継続するか否かが重要な問題となることがあり,検査前に十分な説明と同意を得ることが極めて重要となる.
① 検査施行者
胎児心臓超音波検査に十分精通した検査者(産科医,小児科医,または技師)が,スクリーニングを施行するのが望ましい.現在我が国で施行されている一般産科超音波検査ではレベルが不均一であり,スクリーニング体制が確立されていないため,先天性心疾患の胎児診断率は欧米と比較して明らかに低い.したがって,両親,特に母親が先天性心疾患を有する場合は,先天性心疾患のハイリスク群として,十分精通した検査者による胎児心スクリーニングが望ましい.
② 観察の時期
一般的な超音波診断装置において,妊娠18週以降は胎児心スクリーニングが可能とされている.それ以前はスクリーニングが困難な場合がある126)-128).妊娠20週台前半は胎児心臓の観察が最も容易な時期である.一方,半月弁の狭窄性疾患や房室弁の逆流性疾患では,妊娠後期に心臓の形態異常が明らかになってくることがあるため,妊娠30週以降に再検することが望ましい.妊娠35週を過ぎると胎児心臓の詳細な観察は難しくなる.
③ 観察のポイント
四腔断面のみの観察では診断率が50%以下にとどまるため,ハイリスク群に対して胎児心スクリーニングを行う場合は,両親の心疾患の内容にかかわらず,心臓全
体の精査が必要である.実際の検査手順の詳細については,日本胎児心臓病研究会が作成した「胎児心エコー検査ガイドライン」129)などを参照されたい.ハイリスク群のスクリーニングでは,多くの心臓基本断面の観察が必要になるが,その一部の基本断面について以下に示す(図5).
(1)腹部断面:胃泡の位置,下行大動脈および下大静脈などの観察.
(2)四腔断面:心尖部の向き,心臓の大きさ(total cardiac dimension:TCD, cardio thoracic area ratio:CTAR),心内形態(心房・心室の左右のバランス,
中隔の形態,房室弁の形態,心室壁の厚さ),房室弁逆流,肺静脈の形態と流速などの観察.
(3)流出路─三血管断面:2本の大血管の血管分岐,血管関係,大きさなどの観察.
なお,胎児心疾患を有する場合は不整脈や心外異常を合併する率が高く,これらの合併疾患によっては,児の予後が大きく左右される可能性もあるため,心形態以外の観察も必要である130).
図5 正常の胎児心臓超音波検査図シェーマ
A: 四腔断面像:心臓が胸郭やや左に存在し,心尖部は左側を向く.心断面積は胸郭断面積の約1/3
を占める.左右の心房心室は同等の大きさである.
B: 三血管断面像:左前から右後ろにかけて,ほぼ一直線上に並ぶ3本の血管の断面が描出される.
血管径は左前から,大,中,小の順番である.
を占める.左右の心房心室は同等の大きさである.
B: 三血管断面像:左前から右後ろにかけて,ほぼ一直線上に並ぶ3本の血管の断面が描出される.
血管径は左前から,大,中,小の順番である.
心疾患患者の妊娠・出産の適応、管理に関するガイドライン(2010年改訂版)
Guidelines for Indication and Management of Pregnancy and Delivery in Women with Heart Disease (JCS 2010)
Guidelines for Indication and Management of Pregnancy and Delivery in Women with Heart Disease (JCS 2010)