

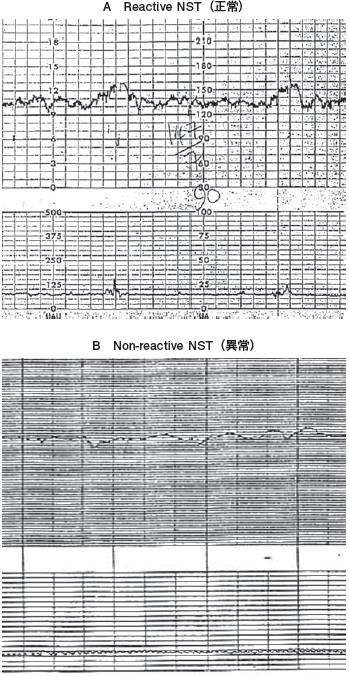
A Reactive NST(正常)
B Non-reactive NST(異常)
B Non-reactive NST(異常)
◦心拍数基線──正常脈
110~160bpm
◦一過性徐脈──分類の基準
持続時間2分未満
心拍数減少の開始から最下点までの時間
30秒未満:
変動一過性徐脈(15bpm以上の心拍数低下,15
秒~2分持続)
30秒以上:
早発一過性徐脈(一過性徐脈の最下点と子宮収縮
の最強点が一致)
遅発一過性徐脈(一過性徐脈の最下点が子宮収縮
の最強点から遅れる)
持続時間2分以上
遷延一過性徐脈(15bpm以上の心拍数低下,2分
から10分持続)
110~160bpm
◦一過性徐脈──分類の基準
持続時間2分未満
心拍数減少の開始から最下点までの時間
30秒未満:
変動一過性徐脈(15bpm以上の心拍数低下,15
秒~2分持続)
30秒以上:
早発一過性徐脈(一過性徐脈の最下点と子宮収縮
の最強点が一致)
遅発一過性徐脈(一過性徐脈の最下点が子宮収縮
の最強点から遅れる)
持続時間2分以上
遷延一過性徐脈(15bpm以上の心拍数低下,2分
から10分持続)
1 胎児心拍数モニタリング
120)-122)(表9)
現在,胎児心拍数モニタリングによる胎児評価法として広く用いられているものは,Non Stress Test(NST)と,Contraction Stress Test(CST)である.
NSTは子宮収縮がない状態で,胎児の一過性頻脈の有無をみるものである.心拍数基線は,迷走神経支配の発達に伴い,妊娠の経過とともに下降するが,正常は
110〜160bpmである.心拍数基線が15bpm以上上昇し,15秒間以上持続することを一過性頻脈という.一過性頻脈が20分間に2回以上みられる場合は正常で,「reactive NST」と呼び,胎児のwell-beingは良好であると判断する. 逆に,2回以上みられない場合を「non-reactive NST」と呼び,異常とする(図2).
CSTは分娩中と同じ頻度の子宮収縮を薬物負荷や乳頭刺激で起こし,胎児の遅発一過性徐脈出現の有無をみるものである.つまり,子宮収縮というストレスを胎児
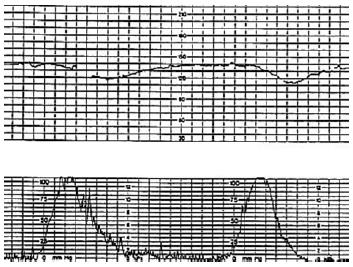
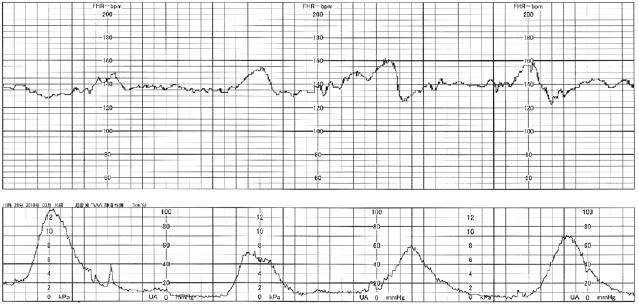
に与えることにより,胎児予備能を評価しようとする検査法である.検査の適応は子宮胎盤循環不全が予想されるハイリスク妊娠,すなわち糖尿病,妊娠高血圧症候群,過期妊娠,子宮内胎児発育不全などである.CSTの判定は,陽性(positive),陰性(negative),陽性でも陰性でもない(equivocal)[ 過強陣痛(hyperstimulation),疑陽性(suspicious)],不成功(unsatisfactory)の4つに分けられる.10分以内に子宮収縮が3 回あり,遅発一過性徐脈が全子宮収縮の半数以上にみられる場合が陽性で,「positive CST」と呼び,異常とする(図3).一方,10分以内に子宮収縮が3回あり,遅発一過性徐脈がない場合を陰性として「negative CST」と呼び,99%の確率で胎児が1 週間生存できるといわれている(図4).この場合には1週間おきに分娩まで繰り返し施行すれば,児の安全を保証できることになる.陽性でも陰性でもない(equivocal)とき,あるいは不成功(unsatisfactory)のときは翌日再検査とする.
NSTは子宮収縮がない状態で,胎児の一過性頻脈の有無をみるものである.心拍数基線は,迷走神経支配の発達に伴い,妊娠の経過とともに下降するが,正常は
110〜160bpmである.心拍数基線が15bpm以上上昇し,15秒間以上持続することを一過性頻脈という.一過性頻脈が20分間に2回以上みられる場合は正常で,「reactive NST」と呼び,胎児のwell-beingは良好であると判断する. 逆に,2回以上みられない場合を「non-reactive NST」と呼び,異常とする(図2).
CSTは分娩中と同じ頻度の子宮収縮を薬物負荷や乳頭刺激で起こし,胎児の遅発一過性徐脈出現の有無をみるものである.つまり,子宮収縮というストレスを胎児
に与えることにより,胎児予備能を評価しようとする検査法である.検査の適応は子宮胎盤循環不全が予想されるハイリスク妊娠,すなわち糖尿病,妊娠高血圧症候群,過期妊娠,子宮内胎児発育不全などである.CSTの判定は,陽性(positive),陰性(negative),陽性でも陰性でもない(equivocal)[ 過強陣痛(hyperstimulation),疑陽性(suspicious)],不成功(unsatisfactory)の4つに分けられる.10分以内に子宮収縮が3 回あり,遅発一過性徐脈が全子宮収縮の半数以上にみられる場合が陽性で,「positive CST」と呼び,異常とする(図3).一方,10分以内に子宮収縮が3回あり,遅発一過性徐脈がない場合を陰性として「negative CST」と呼び,99%の確率で胎児が1 週間生存できるといわれている(図4).この場合には1週間おきに分娩まで繰り返し施行すれば,児の安全を保証できることになる.陽性でも陰性でもない(equivocal)とき,あるいは不成功(unsatisfactory)のときは翌日再検査とする.
表9 胎児心拍数図の用語および定義(日本産科婦人科学会2003)
図2 胎児心拍数モニタリングによる胎児評価法
図3 positive CST(異常):遅発一過性徐脈
図4 negative CST(正常)

心疾患患者の妊娠・出産の適応、管理に関するガイドライン(2010年改訂版)
Guidelines for Indication and Management of Pregnancy and Delivery in Women with Heart Disease (JCS 2010)
Guidelines for Indication and Management of Pregnancy and Delivery in Women with Heart Disease (JCS 2010)