

薬剤分類FDA
勧告特徴・副作用催奇形性使用中の授乳
添付文書*妊婦授乳
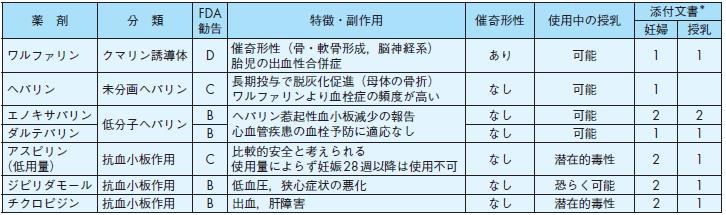
ワルファリンクマリン誘導体D
催奇形性(骨・軟骨形成,脳神経系)胎児の出血性合併症あり可能1 1
ヘパリン未分画ヘパリンC
長期投与で脱灰化促進(母体の骨折)
ワルファリンより血栓症の頻度が高いなし可能1
エノキサパリン
低分子ヘパリンB ヘパリン惹起性血小板減少の報告
心血管疾患の血栓予防に適応なし
なし可能2 2ダルテパリンB なし可能1 1アスピリン
(低用量) 抗血小板作用C比較的安全と考えられる
使用量によらず妊娠28週以降は使用不可なし潜在的毒性2 1
ジピリダモール抗血小板作用B 低血圧,狭心症状の悪化なし恐らく可能2 1
チクロピジン抗血小板作用B 出血,肝障害なし潜在的毒性2 1
勧告特徴・副作用催奇形性使用中の授乳
添付文書*妊婦授乳
ワルファリンクマリン誘導体D
催奇形性(骨・軟骨形成,脳神経系)胎児の出血性合併症あり可能1 1
ヘパリン未分画ヘパリンC
長期投与で脱灰化促進(母体の骨折)
ワルファリンより血栓症の頻度が高いなし可能1
エノキサパリン
低分子ヘパリンB ヘパリン惹起性血小板減少の報告
心血管疾患の血栓予防に適応なし
なし可能2 2ダルテパリンB なし可能1 1アスピリン
(低用量) 抗血小板作用C比較的安全と考えられる
使用量によらず妊娠28週以降は使用不可なし潜在的毒性2 1
ジピリダモール抗血小板作用B 低血圧,狭心症状の悪化なし恐らく可能2 1
チクロピジン抗血小板作用B 出血,肝障害なし潜在的毒性2 1
母体・胎児へのリスクの説明
(本人と家族に)
ワルファリンのみ
(<5mgは安全か?)
はじめの6~12(14)週:ヘパリン
次の13(15)~33(35)週:ワルファリン
妊娠中絶
ヘパリンのみ
分娩:ヘパリン持続静注中止
産褥:ヘパリン持続静注,ワルファリン再開
34~36週:ヘパリン持続静注
ワルファリンのみ
抗凝固療法の評価
(本人と家族に)
ワルファリンのみ
(<5mgは安全か?)
はじめの6~12(14)週:ヘパリン
次の13(15)~33(35)週:ワルファリン
妊娠中絶
ヘパリンのみ
分娩:ヘパリン持続静注中止
産褥:ヘパリン持続静注,ワルファリン再開
34~36週:ヘパリン持続静注
ワルファリンのみ
抗凝固療法の評価
カテゴリー米食品医薬品局基準
A
ヒトの妊娠第1期(あるいはそれ以降)の女性の対照研究において,胎児への危険性が証明されず,胎児への障害の
可能性が低いもの
B
動物の生殖研究では胎児への危険性は証明されていないが,ヒトの妊婦に対する対照研究が実施されていないもの.
あるいは,動物の生殖研究では胎児への有害作用が証明されているが,ヒトの妊娠第1期の対照研究では胎児への有
害性が証明されず,妊娠中期以降の危険性が証明されていないもの
C
動物の研究では胎児への有害作用(催奇形性,胎仔毒性)が証明されているが,ヒトの妊婦に対する対照研究が実施
されていないもの,あるいは,ヒト・動物ともに研究が実施されていないもの.潜在的な利益が胎児への潜在的な危
険性より大きい場合にのみ使用すること
D
ヒト胎児への危険性の確実な証拠が存在するが,その危険性にもかかわらず,特定の状況(例えば,生命が危険にさ
らされている状況や重篤な疾病において,安全な薬剤が使用できないか無効な場合など)では,妊婦への使用による
利益の方が容認されるもの
X
動物またはヒトでの研究で胎児異常が証明されるか,ヒトでの使用による胎児への危険性の証拠が存在し,使用によ
る潜在的な利益よりも危険性の方が明らかに大きいもの.妊婦または妊娠する可能性がある女性には禁忌なもの
A
ヒトの妊娠第1期(あるいはそれ以降)の女性の対照研究において,胎児への危険性が証明されず,胎児への障害の
可能性が低いもの
B
動物の生殖研究では胎児への危険性は証明されていないが,ヒトの妊婦に対する対照研究が実施されていないもの.
あるいは,動物の生殖研究では胎児への有害作用が証明されているが,ヒトの妊娠第1期の対照研究では胎児への有
害性が証明されず,妊娠中期以降の危険性が証明されていないもの
C
動物の研究では胎児への有害作用(催奇形性,胎仔毒性)が証明されているが,ヒトの妊婦に対する対照研究が実施
されていないもの,あるいは,ヒト・動物ともに研究が実施されていないもの.潜在的な利益が胎児への潜在的な危
険性より大きい場合にのみ使用すること
D
ヒト胎児への危険性の確実な証拠が存在するが,その危険性にもかかわらず,特定の状況(例えば,生命が危険にさ
らされている状況や重篤な疾病において,安全な薬剤が使用できないか無効な場合など)では,妊婦への使用による
利益の方が容認されるもの
X
動物またはヒトでの研究で胎児異常が証明されるか,ヒトでの使用による胎児への危険性の証拠が存在し,使用によ
る潜在的な利益よりも危険性の方が明らかに大きいもの.妊婦または妊娠する可能性がある女性には禁忌なもの
2 抗凝固・抗血小板療法
① 概要
妊娠時の抗凝固療法や抗血小板療法は,母体のみならず児への影響もあるため,その実施にあたっては十分な説明と同意を得る必要がある.機械弁による弁置換術を受けた患者の場合には,生涯にわたる抗凝固療法が必要であるが,これは妊娠中も例外ではない.むしろ妊娠時には凝固能が亢進するため,十分な抗凝固療法が行われていても,1 〜4%の母体死亡が報告されている60),231).人工弁患者以外の,深部静脈血栓症および心房細動でワルファリン治療中の場合も問題となる.
② 各薬剤での注意点(表24)
1)ワルファリン
非妊娠時における長期経口抗凝固療法薬として確立しているが,妊娠初期におけるワルファリンの使用は,胎児に対する催奇形性の問題より勧められない.ワルファリンは分子量が小さく胎盤通過性があり232)-234),FDAの妊娠時における薬剤使用のカテゴリー(表16)では「D」に分類されている(レベルC).
①ワルファリンの催奇形性
妊娠初期(6〜12週)に母体にワルファリンが投与されると,胎児に対する催奇形性があることが知られている.最も多い異常は,骨形成,軟骨形成の異常である.
次に多いのは,脳神経の発達の異常で,小脳症などがある.催奇形性は用量依存性といわれ,1日量5mg以下ではそれを含め全体のリスクが少ないとされてい
る235),236).催奇形性の危険率の高さについては一定していない.
②胎児の出血性合併症
胎児は酵素系とビタミンK依存性凝固因子が未発達のため,母体よりもワルファリンの影響が容易に出現する.このため,34〜36週目までにはワルファリンの投
与は中止し,ヘパリンの点滴静注で抗血栓療法を行いながら,娩出中の胎児出血死を予防することが望ましい237).特に,ワルファリンの効果が持続している場合は,帝王切開の適応となる.
③母乳栄養児への影響
乳汁中へはワルファリンの不活性な代謝物のみが移行され, 授乳中の乳児へ悪影響はないと言われている238),239)(レベルC).
2)ヘパリン
未分画ヘパリンは分子量が大きく胎盤移行性がないため,胎児に害を及ぼすことはない240).FDAの妊娠時における薬剤使用のカテゴリーでは「C」に分類される.
①問題点
ヘパリン療法の問題点は,有効な治療域をどう維持するかという点である.妊娠時は,ヘパリンの必要量が非妊娠時に比べて多くなる.これは,妊娠時におけるヘ
パリン結合蛋白の増加,循環血漿量の増加,凝固因子の増加,腎臓のクリアランスの問題などによる.
②副作用
長期間にわたるヘパリンの投与は,脱灰化を促進し,母体の骨折のリスクを大きくする241),242).その他,注射部位の膿瘍,血小板減少,出血などが問題となる.
ヘパリンによる抗凝固療法を行った場合と,妊娠中を通してワルファリンによる経口抗凝固療法を行った場合を比較すると,ヘパリン群で有意に血栓症の発生が多く
12〜24%に達し,特に血栓弁などの重症な合併症が起こり得るとされる243).
③投与量の調節
AHA/ACCのガイドラインによると,1日2回,1日量35,000IUで開始されるべきとされているが,個体差が大きいため,慎重に投与量を選択する.ヘパリン効果のモ
ニターは,APTTあるいはヘパリン活性を用いて少なくとも週2 回は行う必要があるが,日内変動が大きいため,データの解釈には注意を要する.また,ヘパリン結合
蛋白の増加のため,妊娠後期においては,ヘパリンの必要量がより高くなることを考慮する必要がある244),245).
④分娩法
経腟分娩では,抗凝固薬非投与の場合に比べて出血量は変わらないとされている.帝王切開の場合は,ヘパリン点滴静注により多量出血を合併することが報告されているので,帝王切開の開始4時間前までには,ヘパリンの点滴靜注を中止する.ヘパリン投与中の妊婦が急に帝王切開の必要に迫られたときは,プロタミンを用いてヘパリンの作用の中和を行う.ヘパリン(未分画ヘパリン,あるいは低分子ヘパリン)は,分娩後に再開し,4 〜5日間はワルファリンと併用する.
3)妊娠時の抗凝固療法についての米国ガイドライン
弁膜症や深部静脈血栓症など,妊娠中にもかかわらず,抗凝固療法が必要な場合について,以下のような3つの方法が推奨されている246).
(1)抗Xa 活性値や体重により用量調節した低分子ヘパリンを,妊娠全期間にわたって使用する*注1,2).
(2)APTT値により強力に用量調節した未分画ヘパリンを,妊娠全期間にわたって使用する*注1,3).
(3)妊娠13週まで未分画または低分子ヘパリンを使用し,その後,妊娠第3 期の中期までワルファリンの内服を行い,分娩まで再び未分画または低分子ヘパ
リンを使用する.
ただし,最近のデータによれば,低分子ヘパリンでは血栓弁のリスクが高いという報告もみられ,妊娠中の低分子ヘパリンの治療については意見の統一をみていな
い247).
*注1)我が国においては,インスリンのようにヘパリンの皮下注射を患者自身が行うことは保険診療上認められていない.
*注2)我が国においては,低分子ヘパリンの使用は,限られた保険適用しかなく,弁膜症や深部静脈血栓症の血栓塞栓症予防に用いることは認められていない.
*注3)未分画ヘパリン使用時の合併症として,最近,ヘパリン惹起性血小板減少が報告されている.著しい血小板減少が認められた場合については,ヘパリンの
点滴静注は困難である.
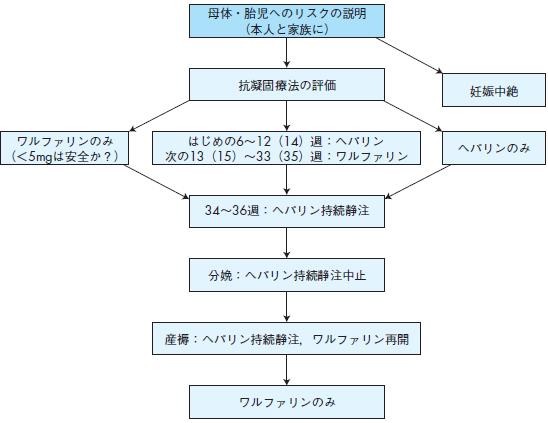
4)我が国の実態に沿った人工弁置換術後の妊娠時の抗凝固療法248)(図6)
人工弁置換術後女性の妊娠・出産にあたって最も重要なことは,たとえ現時点での心機能や人工弁機能が良好であり,適切な抗凝固療法を行っていても,母体の血栓塞栓症のリスク,ワルファリン内服による胎児の催奇形性,頭蓋内出血などのリスクが存在する事実があること,また適切な管理方法が確立していないことを,(できれば妊娠・出産に先だって)時間をかけて説明することである.その上であえて妊娠・出産を希望する場合は,次のような方法が勧められる.
ワルファリンおよびヘパリンの項で記したように,妊娠第1期には,ワルファリンによる胎児奇形発生の恐れがあるため,ワルファリンから未分画ヘパリンまたは低
分子ヘパリンへの変更が必要となってくる.低分子ヘパリンの場合,ヘパリンの自己注射の練習および,ヘパリンの用量決定のために,短期間入院することが望ましい.
妊娠第14週以降は患者に,ヘパリンの皮下注射をそのまま使用し続けるか,ワルファリンの経口投与に変更するかの選択がある.ヘパリンは血栓症予防効果が不確実であり,ワルファリンの経口投与への変更が母体にとって望ましいと思われる249).
妊娠36週には,ワルファリンの経口投与は中止し,凝固能をモニタリングしながら用量を調節したヘパリンの点滴静注に切り替える.
分娩の方法は,人や施設の準備が事前に整いやすい予定帝王切開が望ましい.
5)深部静脈血栓症の予防としての抗凝固療法および治療
妊娠中は凝固能の亢進がみられる.特に,深部静脈血栓は妊娠中に生じやすくなる250).プロテインCやSの異常のほか,プロトロンビンの異常を持った症例では,
少なくとも8 倍リスクが高いといわれる251).妊娠中に深部静脈血栓症を発症するリスクの高いものは,体内に抗凝固能を持つ因子の先天性の異常,深部静脈血栓症の既往,抗リン脂質抗体症候群で死産・流産の経験のあるもの,などである.
抗凝固療法としては,分娩まで未分画ヘパリンの皮下注投与と,それに引き続く産褥4 〜6週間のワルファリンによる経口抗凝固療法を行う250).
治療は非妊娠時のそれと同じに行われる.すなわち,APTTがコントロールの1.5〜2倍になるように調節したヘパリンの点滴静注を行う.症状が安定したら,ヘパ
リンの皮下注を分娩まで続け,産褥4 〜6週間はワルファリンによる経口抗凝固療法を行う.
【付記】(表24)
抗血小板薬の妊婦に対する安全性(FDAの薬剤胎児危険度分類)
虚血性心疾患,川崎病冠動脈病変や不整脈に合併する妊娠,あるいは妊娠高血圧症候群などにおいて,低用量アスピリンなどの抗血小板療法を行うことがある.
(1)アスピリン:低用量投与の場合は「C」.妊娠第1期および3期の高用量投与の場合は「D」.我が国では「出産予定日の12週以内の妊婦には(用量にかかわ
らず)禁忌」とされている.したがって,投与する際には十分な説明と同意が必要である.
(2)ジピリダモール:「B」
(3)チクロピジン:「B」
③ その他,別の観点から見た,妊娠を希望する弁膜症を持つ若年の女性に対する処置
抗凝固療法に伴う様々な問題を避けるために,次のような処置を妊娠前に行っておくことが考えられる.
1)僧帽弁狭窄症における経皮的僧帽弁形成術(PTMC)
人工弁置換の適応となるよりも軽症の僧帽弁狭窄症で,心房細動が存在しない場合などは,可能であれば経皮的僧帽弁形成術を行うことにより,抗凝固療法が不要となる可能性がある.
2)僧帽弁逆流症に対する僧帽弁形成術
僧帽弁逆流症の場合,機械弁による僧帽弁置換術の代わりに,僧帽弁形成術を行うことが可能ならば,抗凝固療法が不要となる.
3)僧帽弁・大動脈弁疾患に対する生体弁による置換術
生体弁は抗凝固療法が不必要なことがメリットである.しかし,機械弁に比較すると,生体弁の耐久性は劣る.挙児希望が強い場合,まずは生体弁による弁置換術
を行い,児を得た後に生体弁が劣化した場合に,機械弁による2 度目の弁置換術を考慮するという,二段構えの方法もあり得る.しかし,この場合は開心術を2回行う
ことになるので,十分な説明と同意が必要である.
妊娠時の抗凝固療法や抗血小板療法は,母体のみならず児への影響もあるため,その実施にあたっては十分な説明と同意を得る必要がある.機械弁による弁置換術を受けた患者の場合には,生涯にわたる抗凝固療法が必要であるが,これは妊娠中も例外ではない.むしろ妊娠時には凝固能が亢進するため,十分な抗凝固療法が行われていても,1 〜4%の母体死亡が報告されている60),231).人工弁患者以外の,深部静脈血栓症および心房細動でワルファリン治療中の場合も問題となる.
② 各薬剤での注意点(表24)
1)ワルファリン
非妊娠時における長期経口抗凝固療法薬として確立しているが,妊娠初期におけるワルファリンの使用は,胎児に対する催奇形性の問題より勧められない.ワルファリンは分子量が小さく胎盤通過性があり232)-234),FDAの妊娠時における薬剤使用のカテゴリー(表16)では「D」に分類されている(レベルC).
①ワルファリンの催奇形性
妊娠初期(6〜12週)に母体にワルファリンが投与されると,胎児に対する催奇形性があることが知られている.最も多い異常は,骨形成,軟骨形成の異常である.
次に多いのは,脳神経の発達の異常で,小脳症などがある.催奇形性は用量依存性といわれ,1日量5mg以下ではそれを含め全体のリスクが少ないとされてい
る235),236).催奇形性の危険率の高さについては一定していない.
②胎児の出血性合併症
胎児は酵素系とビタミンK依存性凝固因子が未発達のため,母体よりもワルファリンの影響が容易に出現する.このため,34〜36週目までにはワルファリンの投
与は中止し,ヘパリンの点滴静注で抗血栓療法を行いながら,娩出中の胎児出血死を予防することが望ましい237).特に,ワルファリンの効果が持続している場合は,帝王切開の適応となる.
③母乳栄養児への影響
乳汁中へはワルファリンの不活性な代謝物のみが移行され, 授乳中の乳児へ悪影響はないと言われている238),239)(レベルC).
2)ヘパリン
未分画ヘパリンは分子量が大きく胎盤移行性がないため,胎児に害を及ぼすことはない240).FDAの妊娠時における薬剤使用のカテゴリーでは「C」に分類される.
①問題点
ヘパリン療法の問題点は,有効な治療域をどう維持するかという点である.妊娠時は,ヘパリンの必要量が非妊娠時に比べて多くなる.これは,妊娠時におけるヘ
パリン結合蛋白の増加,循環血漿量の増加,凝固因子の増加,腎臓のクリアランスの問題などによる.
②副作用
長期間にわたるヘパリンの投与は,脱灰化を促進し,母体の骨折のリスクを大きくする241),242).その他,注射部位の膿瘍,血小板減少,出血などが問題となる.
ヘパリンによる抗凝固療法を行った場合と,妊娠中を通してワルファリンによる経口抗凝固療法を行った場合を比較すると,ヘパリン群で有意に血栓症の発生が多く
12〜24%に達し,特に血栓弁などの重症な合併症が起こり得るとされる243).
③投与量の調節
AHA/ACCのガイドラインによると,1日2回,1日量35,000IUで開始されるべきとされているが,個体差が大きいため,慎重に投与量を選択する.ヘパリン効果のモ
ニターは,APTTあるいはヘパリン活性を用いて少なくとも週2 回は行う必要があるが,日内変動が大きいため,データの解釈には注意を要する.また,ヘパリン結合
蛋白の増加のため,妊娠後期においては,ヘパリンの必要量がより高くなることを考慮する必要がある244),245).
④分娩法
経腟分娩では,抗凝固薬非投与の場合に比べて出血量は変わらないとされている.帝王切開の場合は,ヘパリン点滴静注により多量出血を合併することが報告されているので,帝王切開の開始4時間前までには,ヘパリンの点滴靜注を中止する.ヘパリン投与中の妊婦が急に帝王切開の必要に迫られたときは,プロタミンを用いてヘパリンの作用の中和を行う.ヘパリン(未分画ヘパリン,あるいは低分子ヘパリン)は,分娩後に再開し,4 〜5日間はワルファリンと併用する.
3)妊娠時の抗凝固療法についての米国ガイドライン
弁膜症や深部静脈血栓症など,妊娠中にもかかわらず,抗凝固療法が必要な場合について,以下のような3つの方法が推奨されている246).
(1)抗Xa 活性値や体重により用量調節した低分子ヘパリンを,妊娠全期間にわたって使用する*注1,2).
(2)APTT値により強力に用量調節した未分画ヘパリンを,妊娠全期間にわたって使用する*注1,3).
(3)妊娠13週まで未分画または低分子ヘパリンを使用し,その後,妊娠第3 期の中期までワルファリンの内服を行い,分娩まで再び未分画または低分子ヘパ
リンを使用する.
ただし,最近のデータによれば,低分子ヘパリンでは血栓弁のリスクが高いという報告もみられ,妊娠中の低分子ヘパリンの治療については意見の統一をみていな
い247).
*注1)我が国においては,インスリンのようにヘパリンの皮下注射を患者自身が行うことは保険診療上認められていない.
*注2)我が国においては,低分子ヘパリンの使用は,限られた保険適用しかなく,弁膜症や深部静脈血栓症の血栓塞栓症予防に用いることは認められていない.
*注3)未分画ヘパリン使用時の合併症として,最近,ヘパリン惹起性血小板減少が報告されている.著しい血小板減少が認められた場合については,ヘパリンの
点滴静注は困難である.
4)我が国の実態に沿った人工弁置換術後の妊娠時の抗凝固療法248)(図6)
人工弁置換術後女性の妊娠・出産にあたって最も重要なことは,たとえ現時点での心機能や人工弁機能が良好であり,適切な抗凝固療法を行っていても,母体の血栓塞栓症のリスク,ワルファリン内服による胎児の催奇形性,頭蓋内出血などのリスクが存在する事実があること,また適切な管理方法が確立していないことを,(できれば妊娠・出産に先だって)時間をかけて説明することである.その上であえて妊娠・出産を希望する場合は,次のような方法が勧められる.
ワルファリンおよびヘパリンの項で記したように,妊娠第1期には,ワルファリンによる胎児奇形発生の恐れがあるため,ワルファリンから未分画ヘパリンまたは低
分子ヘパリンへの変更が必要となってくる.低分子ヘパリンの場合,ヘパリンの自己注射の練習および,ヘパリンの用量決定のために,短期間入院することが望ましい.
妊娠第14週以降は患者に,ヘパリンの皮下注射をそのまま使用し続けるか,ワルファリンの経口投与に変更するかの選択がある.ヘパリンは血栓症予防効果が不確実であり,ワルファリンの経口投与への変更が母体にとって望ましいと思われる249).
妊娠36週には,ワルファリンの経口投与は中止し,凝固能をモニタリングしながら用量を調節したヘパリンの点滴静注に切り替える.
分娩の方法は,人や施設の準備が事前に整いやすい予定帝王切開が望ましい.
5)深部静脈血栓症の予防としての抗凝固療法および治療
妊娠中は凝固能の亢進がみられる.特に,深部静脈血栓は妊娠中に生じやすくなる250).プロテインCやSの異常のほか,プロトロンビンの異常を持った症例では,
少なくとも8 倍リスクが高いといわれる251).妊娠中に深部静脈血栓症を発症するリスクの高いものは,体内に抗凝固能を持つ因子の先天性の異常,深部静脈血栓症の既往,抗リン脂質抗体症候群で死産・流産の経験のあるもの,などである.
抗凝固療法としては,分娩まで未分画ヘパリンの皮下注投与と,それに引き続く産褥4 〜6週間のワルファリンによる経口抗凝固療法を行う250).
治療は非妊娠時のそれと同じに行われる.すなわち,APTTがコントロールの1.5〜2倍になるように調節したヘパリンの点滴静注を行う.症状が安定したら,ヘパ
リンの皮下注を分娩まで続け,産褥4 〜6週間はワルファリンによる経口抗凝固療法を行う.
【付記】(表24)
抗血小板薬の妊婦に対する安全性(FDAの薬剤胎児危険度分類)
虚血性心疾患,川崎病冠動脈病変や不整脈に合併する妊娠,あるいは妊娠高血圧症候群などにおいて,低用量アスピリンなどの抗血小板療法を行うことがある.
(1)アスピリン:低用量投与の場合は「C」.妊娠第1期および3期の高用量投与の場合は「D」.我が国では「出産予定日の12週以内の妊婦には(用量にかかわ
らず)禁忌」とされている.したがって,投与する際には十分な説明と同意が必要である.
(2)ジピリダモール:「B」
(3)チクロピジン:「B」
③ その他,別の観点から見た,妊娠を希望する弁膜症を持つ若年の女性に対する処置
抗凝固療法に伴う様々な問題を避けるために,次のような処置を妊娠前に行っておくことが考えられる.
1)僧帽弁狭窄症における経皮的僧帽弁形成術(PTMC)
人工弁置換の適応となるよりも軽症の僧帽弁狭窄症で,心房細動が存在しない場合などは,可能であれば経皮的僧帽弁形成術を行うことにより,抗凝固療法が不要となる可能性がある.
2)僧帽弁逆流症に対する僧帽弁形成術
僧帽弁逆流症の場合,機械弁による僧帽弁置換術の代わりに,僧帽弁形成術を行うことが可能ならば,抗凝固療法が不要となる.
3)僧帽弁・大動脈弁疾患に対する生体弁による置換術
生体弁は抗凝固療法が不必要なことがメリットである.しかし,機械弁に比較すると,生体弁の耐久性は劣る.挙児希望が強い場合,まずは生体弁による弁置換術
を行い,児を得た後に生体弁が劣化した場合に,機械弁による2 度目の弁置換術を考慮するという,二段構えの方法もあり得る.しかし,この場合は開心術を2回行う
ことになるので,十分な説明と同意が必要である.
表16 米食品医薬品局(FDA)の薬剤胎児危険度分類(pregnancy category)
(文献11より訳出,改変)
図6 機械弁置換術後の妊娠中の抗凝固療法
(妊娠前よりワルファリンを内服していた女性の場合)
(妊娠前よりワルファリンを内服していた女性の場合)
表24 抗凝固・抗血小板薬の特徴(妊娠中および授乳中の使用)
注)薬剤情報は“Drugs in Pregnancy and Lactation 8th edition(2008)”(文献11)に従った.
*薬剤添付文書による,(妊産婦/授乳婦)への投与に関する情報(空欄は記載のない薬剤).
1 禁 忌:妊婦または妊娠している可能性のある婦人には投与しないこと.また,投与中に妊娠が判明した場合には,ただち
に投与を中止すること.授乳中の婦人に投与することを避け,やむを得ず投与する場合には授乳を中止させること
2 相対禁忌:治療上の有益性が危険を上回ると判断される場合のみ投与すること.妊娠または妊娠している可能性のある婦人に
は投与しないことが望ましい.妊娠中の投与に対する安全性は確立されていない.授乳中の婦人に投与する場合に
は,本剤投与中は授乳を避けることが望ましい
【注意事項】
1)妊婦への使用に際しては,適応・禁忌を確認すること.
2)適応外または禁忌とされる薬物を使用する場合は,十分な説明と同意を得ること.
*薬剤添付文書による,(妊産婦/授乳婦)への投与に関する情報(空欄は記載のない薬剤).
1 禁 忌:妊婦または妊娠している可能性のある婦人には投与しないこと.また,投与中に妊娠が判明した場合には,ただち
に投与を中止すること.授乳中の婦人に投与することを避け,やむを得ず投与する場合には授乳を中止させること
2 相対禁忌:治療上の有益性が危険を上回ると判断される場合のみ投与すること.妊娠または妊娠している可能性のある婦人に
は投与しないことが望ましい.妊娠中の投与に対する安全性は確立されていない.授乳中の婦人に投与する場合に
は,本剤投与中は授乳を避けることが望ましい
【注意事項】
1)妊婦への使用に際しては,適応・禁忌を確認すること.
2)適応外または禁忌とされる薬物を使用する場合は,十分な説明と同意を得ること.

- Home
- Ⅲ 基礎心疾患別の病態
- 3 弁膜症
- 2 抗凝固・抗血小板療法
心疾患患者の妊娠・出産の適応、管理に関するガイドライン(2010年改訂版)
Guidelines for Indication and Management of Pregnancy and Delivery in Women with Heart Disease (JCS 2010)
Guidelines for Indication and Management of Pregnancy and Delivery in Women with Heart Disease (JCS 2010)